LESÃO CORPORAL EXTERNA
*Jorge Leitão Pereira

Em Medicina Legal, lesão corporal é toda e qualquer ofensa ocasional, ilícita, à normalidade funcional do organismo humano. Esta perturbação poderá ser:
- A nível somático ou anatómico, interessando o corpo, como, por exemplo, feridas, amputações, etc.
- A nível fisiológico ou funcional, alterando a saúde, como, por exemplo, diminuição ou perda da audição, perturbação da sensibilidade dos membros, etc.
- A nível psíquico, atingindo a mente, como, por exemplo, perturbação da memória, alteração da consciência, etc.
Portanto, quando a integridade psicossomática da pessoa está alterada, há lesão corporal ou ofensa corporal, duas expressões utilizadas em medicina legal com o mesmo sentido.
As ofensas corporais previstas no Código Penal de Macau1 são classi-ficadas como simples (art. 137.º), graves (138.º), agravadas pelo resultado (art. 139.º), qualificadas (art. 140.º), privilegiadas (art. 141.º) e por negligência (art. 142.º).
Vamos, neste artigo, incidir somente nas características das lesões corporais externas, isto é, aquelas que podemos visualizar no corpo. Estas lesões são a maioria das ofensas observadas na clínica médico-legal em Macau.
CARACTERÍSTICAS DAS LESÕES
LESÕES CONTUSAS
As lesões contusas, que são produzidas por instrumentos contun-dentes, podem ser classificadas como:
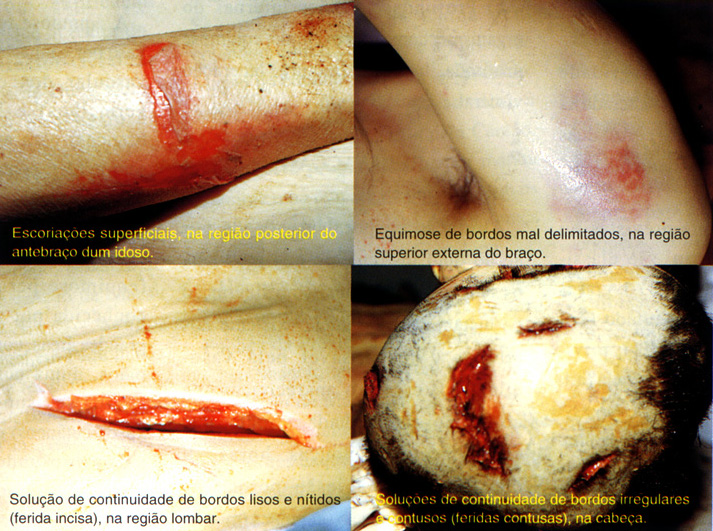
a) Superficiais - ficam na superfície do corpo ou nos órgãos (rubefacção, edema, hematoma, equimose, escoriação e ferida).
b) Profundas - lesões internas do organismo, como, por exemplo, equimose profunda, luxação, fractura, laceração visceral e esmagamento.
.
RUBEFACÇÃO
Alteração corporal provocada por acção dum instrumento que pressiona os tecidos subjacentes, com libertação de histamina (substância existente nos tecidos e responsável pela vaso-dilatação), com o aparecimento da coloração avermelhada da pele e que desaparece em poucas horas. É considerada uma lesão porque há alteração da circulação sanguínea (mesmo transitória), devido a traumatismo, por exemplo chapada, empurrão, palmatória, etc.
EDEMA
Esta é uma alteração circulatória mais acentuada que a rubefacção, com aumento do líquido intercelular e produzindo distensão e elevação cutânea. Desaparece em menos de 24 horas e diferencia-se do edema produzido por doença (por exemplo, doença cardíaca ou renal) por apresentar limites nítidos, adoptando por vezes a forma do objecto.
EQUIMOSE
A equimose resulta da rotura de um vaso por contusão, com a saída da parede vascular dos eritrócitos (glóbulos vermelhos) e leucócitos (glóbulos brancos) para as malhas dos tecidos, sem perder, contudo, a continuidade da pele. A equimose pode ser localizada (representando a forma do instrumento), estender-se pelos tecidos vizinhos (equimose periorbital, vulgarmente conhecida por “olho negro”) ou em grandes áreas, como, por exemplo, até às mãos, numa contusão de ombro. Há equimoses superficiais (rotura dos vasos cutâneos) e profundas (rotura dos vasos profundos dos músculos ou vísceras). Nos traumatismos de órgãos internos (vísceras), alguns autores preferem, para diferenciar da equimose externa, a designação de “contusão”.
Devido à transformação química por que passa a hemoglobina fora do vaso, a coloração da equimose varia com a sua evolução:
a) De início de cor vinosa a vermelho violáceo (negro), ao 3º dia, corres-pondendo à saída da hemoglobina do eritrócito (glóbulo vermelho).
b) Acentua-se a coloração azulada do 4º ao 6º dia, correspondendo à fracção da hemoglobina com ferro (hemossiderina).
c) Mudança para esverdeada do 7º ao 12 º dia correspondente à fracção da hemoglobina sem ferro (hematoidina)
d) Passa a amarelado do 13º ao 21º dia, devido à transformação da hemotoidina e hemossiderina em hematina ou hematosina.
e) Desaparecimento total depois do 22º dia, com a reabsorção fagocitária dos pigmentos,2 e retorno à cor natural inicial, com excepção da equimose óssea (por exemplo na calote craniana) que pode persistir longo tempo.3
Contudo, muitos factores modificam a forma e a evolução da equimose:
a) Localização (por exemplo a oxigenação da hemoglobina da con-juntiva ocular leva a que permaneça avermelhada até à sua completa reab-sorção e quanto mais laxo é o tecido celular mais fácil será a expansão da equimose).
b) Idade do examinado (a elasti-cidade dos tecidos celulares diminui com a idade; as crianças e os idosos estão mais sujeitos a equimoses que jovens adultos).
c) Tamanho (as equimoses peque-nas melhoram mais rapidamente; de certa forma, quanto mais extensa a equimose, mais tempo leva a desaparecer completamente).
d) Estado clínico do examinado (por exemplo, se o examinado é portador da hemofilia, doença hepática, etc.).
As equimoses podem apresentar-se de várias formas:
a) Sufusão (tipo lençol sanguíneo).
b) Petéquia (ponteada).
c) Sugilação (em forma de grãos de areia).
d) Estriada (provocada por vidro).
As equimoses podem ter um valor médico-legal muito importante na indicação do instrumento, pois reproduzem muitas vezes a forma da superfície do instrumento que as produziu, como, por exemplo, a forma de uma régua nas palmatórias, a forma da superfície de um martelo, de uma barra de ferro, marcas digitais, etc.
A existência de equimoses, com as alterações de coloração, confirma que as lesões foram produzidas durante a vida, embora certos autores4 admitam que poderá ocorrer equimose por lesão pós-morte, produzida por traumatismo muito violento em áreas de hipostases, como, por exemplo aquando da queda de um corpo com trauma na região occipital.5 É necessário não confundir, no cadáver, a equimose com o livor cadavérico. A equimose resultante da infiltração sanguínea nos tecidos não se consegue lavar.
Nem todas as equimoses resultam de violência, há que ter em atenção as equimoses espontâneas como as que aparecem em certas doenças como, por exemplo, a doença de Werlhof, que pode simular maus tratos nas crianças,6 as produzidas por picadas de injecção e as causadas por beijos, sucções e pressões mais fortes na pele.
HEMATOMA
Diferente do edema traumático, o hematoma ou bossa linfática é formado por sangue ou linfa de um vaso que se lacerou e forma uma elevação, em virtude de haver um plano subjacente resistente e impermeável. O hematoma é azulado no primeiro dia e segue a evolução de uma equimose, desa-parecendo em 20 ou mais dias. A bossa linfática é incolor e desa-parece em menos de 24 horas.
A rotura de va-sos sanguíneos em grandes espaços tecidulares leva ao extravasamento do sangue, afastando as malhas dos tecidos e formando uma cavidade. É o que acontece no couro cabeludo (ce-falo-hematoma dos recém-nascidos), por fora ou por baixo da dura mater (hematoma extradural e subdural) nos traumatismos crâneo-encefálicos, na massa muscular dos membros, etc.
ESCORIAÇÃO
É o arrancamento da epiderme por acção tangencial de um instrumento (a arranhadela ou arranhão). Não há secção das papilas dérmicas (há somente um extravasamento de serosidade albuminosa, formando uma crosta branco-amarelada) ou apenas secção de algumas cristas papilares (formando uma crosta sero-hemática)
A crosta começa a cair ao 4º dia, com recuperação total da estrutura da pele ao 5º dia.
A escoriação não deixa cicatriz, podendo por vezes deixar uma mancha hipocrómica por algum tempo.
As escoriações podem apresentar-se de diversas formas:
a) Linear ou rectilínea (instrumentos pontagudos).
b) Curvilínea ou semi-lunar (unhas).
c) Em pincelada (cascalho).
d) Em placa (raspagem no asfalto duma estrada).
e) Apergaminhada (sulco dum enforca-mento).
f) Disseminada pelo corpo (atropela-mento).
g) Localizada nas asas do nariz (sufocação).
e) À volta do pescoço (esganadura).
Do ponto de vista clínico, a escoriação tem pouco interesse, a não ser a possibilidade de infecção (porta de entrada de bactérias). Já no ponto de vista médico-legal, a escoriação, pela sua localização e forma, pode ter uma grande importância diagnóstica. O aspecto, a forma, a sede, o número, a dimensão da escoriação podem ajudar a reconstituir casos de luta, atropelamento, arrastamento, violência sexual, etc. Por exemplo, são típicas, as escoriações lineares, paralelas, em número de quatro em cada lado do pescoço, correspon-dentes às estigmas ungueais (unhas). Além disso, a escoriação que tenha reacção vital (existência de crosta serosa ou hemática) é indicativa de que foi feita em vida.A escoriação que é feita no cadáver ou mesmo imediatamente antes da morte não forma crosta.
FERIDAS OU SOLUÇÕES DE CONTINUIDADE
FERIDA é toda a solução de continuidade que, na pele, ultrapassa o córion, atingindo a camada regenerativa e provocando, por isso, o extravasamento de sangue.
Pode ser contusa ou contundente, incisa ou cortante, puntiforme ou perfurante e mista. Os ferimentos causados por projécteis de arma de fogo, dado a sua especificidade, não serão descritos neste artigo.
A) FERIDA CONTUSA OU CONTUNDENTE
Na ferida contundente ou contusa o instrumento contundente vence a resistência dos tecidos comprimindo-os entre dois planos resistentes. Por este motivo, os bordos são irregulares, não coaptáveis, equimóticos ou escoriados, com irregularidades até ao fundo, constituídos por restos de tecidos lesados ou vasos. Por isso apresentam--se na maioria das vezes com hemorragia difusa. Deixa portanto cicatriz larga, de limites irregulares, se não for devidamente tratada.
São exemplo as lesões provocadas por órgãos naturais (mãos, pés, joelhos, etc.), instrumentos contundentes (pedra, martelo, casse-tete, etc.) e as resultantes de desmoronamentos, desabamentos, atropelamentos.
B) FERIDA CORTANTE OU INCISA
É uma lesão típica de intrumento cortante, em que há preponderância do comprimento sobre a profundidade. Apresenta bordos, em geral, nítidos, lisos e regulares, que se coaptam perfeitamente, ausência de equimoses ou escoriações e hemorragia abundante (por vezes pulsátil). Apresenta ainda uma profundidade maior na parte média da ferida e as extremidades menos profundas: a de entrada, mais curta e abrupta, e a cauda de saída, denunciando o fim da lesão, mais alongada e superficial (cauda de rato).
No entanto «… a profundidade da ferida depende também da nitidez do bordo cortante, da força com que é manejado o instrumento, da natureza dos tecidos cortados e do grau de incidência do gume, o qual, se actua obliquamente, produz uma ferida em bisel».7
Deixa cicatriz linear, bem regular, embora por vezes possam formar-se quelóides.
As feridas cortantes podem também ser:
a) Cirúrgicas (resultantes de acto médico).
b)De defesa (localizadas nos antebraços, nas mãos, nos dedos).
c)Mutilantes (com perda de tecido ou segmento).
Um exemplo desta ferida na região do pescoço é o degolamento (degolar: cortar o pescoço).
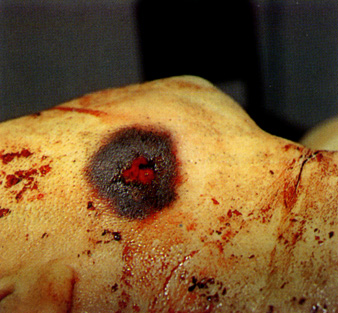
C) FERIDA PERFURANTE OU PUNCTIFORME
É uma ferida típica, em que a profundidade é maior que a extensão superficial produzida por instrumento perfurante.Estes instrumentos, se são de diminuto calibre, produzem feridas punctiformes, se são mais grossos produzem feridas ovaladas. Estas últimas resultam das linhas de força das fibras que existem sob a pele, relacionadas com a musculatura da região, fazendo com que o maior diâmetro da ferida seja a direcção das fibras musculares subjacentes da pele.
Nas regiões onde há cruzamento de muitas fibras a ferida toma a forma de triângulo, quadrilátero, estrelada ou em seta, resultante do equilíbrio destas forças.
Devido à elasticidade e depressi-bilidade dos tecidos, nomeadamente na região abdominal, uma ferida penetrante pode ter uma profundidade maior que o comprimento do instrumento que a produziu.
As feridas punatiformes podem ainda ter origem:
a) Cirúrgica (actos médicos como injecções, cateterismo).
b) Toxicomania (agulhas hipodérmicas).
c) Acidental (alfinete, picada de cobra, mordedura de animal, perfuração por prego).
d) Criminosa.
D) FERIDAS MISTAS:
1) FERIDA CORTO-CONTUNDENTE
É uma ferida mista, com características de ferida incisa (“corta”), mas produzida pelo mecanismo das contusas (“contundem“), isto é, por pressão, sem deslizamento.Há uma conjugação da acção e efeitos do gume do instrumento, e sobretudo do seu peso e da força com que é manejado.
São, por exemplo, as feridas produzidas por machado, catanas, enxadas, parão de cozinha, etc.Quando o instrumento tem gume afiado os bordos da ferida são nítidos e regulares e as vertentes adaptam-se perfeitamente, mas quando é rombo, como, por exemplo, os dentes incisivos, produz bordos, irregulares com equimose.
As mordeduras apresentam caracte-rísticas próprias, ficando marcadas as impressões dos dentes.As feridas corto-contusas, em regra, são extensas e profundas, seccionando até aos ossos quando manejados com violência.
2) FERIDA CORTO-PERFURANTE
É ferida típica produzida por faca de dois gumes afiados. Com a ponta inicial fere punctiformemente (perfura o tecido, por pressão) e depois o gume ou gumes seccionam os tecidos (por corte), alargando a trajectória.
São sempre feridas profundas com as características externas de feridas cortantes, com ambas as extremidades em ângulos agudos.
São exemplo as feridas produzidas por punhais, baionetas, facas, navalhas, tesouras, etc. Como sucede com as feridas por instrumentos perfurantes, a utilização de instrumentos corto-perfurantes na região precordial é frequente nos casos de homicídio, por vezes no suicídio e raras vezes em casos acidentais.
3) FERIDA PERFURO-CONTUSA
É uma ferida tipicamente produzida por instrumento perfuro-contundente, isto é, que ao actuar no corpo o perfura e contunde.
Em geral, são feridas de predominância mais perfurante que contundente, sendo o exemplo típico o projéctil de arma de fogo (bala). Há um orifício de entrada, um trajecto e um orifício de saída (se o projéctil atravessar o corpo).
4) FERIDA DILACERANTE
É um ferida produzida por instrumentos que «… laceram, esfarelam ou esboroam os tecidos».8 São exemplos a roda dentada, o serrote, a hélice, etc. Aparecem com frequência nos acidentes de viação em que as lesões são severas, lacerando tecidos, músculos e, por vezes, atingindo os ossos.
Referências:
1 Código Penal de Macau, Imprensa Oficial de Macau, 1995.
2 COSTA, J. Pinto da, “Ofensas Corporais - Introdução ao seu estudo médico-legal”, in Boletim de Medicina Legal e Toxicologia Forense, Vol. IV, nos 1 a 10, 1981/85, pp. 9 a 43.
3,6 FOURNIER, E., Éléments de Médecine Légale, 4ème édition, Flamarion Médecine Sciences, Paris, 1973.
4 GEE, D.J., Lecture Notes on Forensic Medicine, Third Edition, Blackwell Scientific Publications, Oxford, 1979.
5 KNIGHT, Bernard, Legal Aspects of Medical Practice, 4th edition, Churchill Livingstone, 1987.
7, 8 LOPES, Carlos, Guia de Perícias Médico-Legais, 5ª ed. autor, 1972.
*Perito Médico-Legal no Serviço
de Medicina Legal do Centro Hospitalar Conde S. Januário (S.S.M.).
Responsável do Serviço
de Medicina Legal.




